<NECA-대한영상의학회 공동 연구>
대한의학회 인정 우수 진료지침 선정(2016.12.)
글. 최미영(의료기술평가연구팀 부연구위원)
❚ 연구배경
의료현장에서 질병의 진단 등을 목적으로 CT(컴퓨터단층촬영), MRI(자기공명영상) 등 의료방사선 노출이 필요한 영상검사가 시행되고 있다. 이에 관해 국제원자력기구(International Atomic Energy Agency, 이하 IAEA), 국제방사선방호위원회(International Commission on Radiological Protection, 이하 ICRP) 등의 주요 방사선 관리 기구와 전문가 단체에서는 의료목적의 방사선 안전 관리를 위해 “정당화”와 “최적화”를 준수하도록 권장하고 있다.(표1) 그러나 지난 20년에 걸쳐 “정당화 원칙”은 문제로 인식되지 않아 “최적화 원칙” 강화 활동이 더 많이 이루어져 있다. “정당화 원칙”은 의료피폭에서 불필요한 방사선 피폭 여부를 결정하며, 최적화 원칙보다 먼저 고려되어야 하는 중요한 단계이다. 국제사회에서는 정당화 원칙의 일환으로 특정 임상적 조건에서 가장 적절한 검사 및 시술이 이루어지도록 검사 및 시술에 대한 의사의 의뢰(referral) 또는 임상적 의사결정을 지원하는 임상영상가이드라인 개발 및 적용을 권고하고 있다. 이에 본 연구는 궁극적으로 환자의 불필요한 방사선 노출을 줄이고, 영상진단 검사의 적절한 시행을 위하여 한국형 ‘근거기반 임상영상 가이드라인’을 개발하고자 하였다.
표 1. 의료방사선 안전관리 원칙
|
원칙 |
내용 |
|
정당화 원칙 |
방사선 피폭상황의 변화를 초래하는 모든 결정은 해로움보다 이로움이 더 커야 함, 반드시 필요한 검사만을 실시해야 함 |
|
최적화 원칙 |
피폭 발생 가능성, 피폭자 수 및 개인선량 크기는 경제적, 사회적 인자를 고려하여 합리적으로 달성할 수 있는 범위에서 낮게 유지되어야 함, 검사 수행 시 가능한 합리적인 수준에서 최대한 방사선을 적게 사용해야 함 |
❚ 연구방법
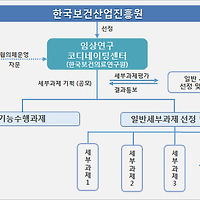
NECA와 대한영상의학회는 기획단계부터 공동으로 개발위원회와 실무위원회 및 자문위원회를 구성하였고, 기획단계에서 양질의 국외 가이드라인들이 확인되어, 개발방법은 '수용개작(adaptation)방법론*으로 결정하였다. 개발위원회는 영상의학전문의, 연구방법론 전문가, 진료지침 관련 전문가로 구성하여 진료지침 개발의 기획 및 개발방법 결정, 진료지침의 검색과 선별, 평가 등 방법론적 컨설팅 역할을 수행하였다. 또한 실무위원회는 대한영상의학회 산하학회 중 권고개발의 우선순위가 높은 10개 분과를 선정하여 각 세부분과에서 추천한 영상의학 전문의 3~4명으로 구성하였으며, 핵심질문 선정, 근거정리 및 권고문 최종 도출 등 실질적인 수용개작 과정에 참여하였다. 마지막으로 자문위원회(컨센서스 그룹, Consensus Group)는 핵심질문별 임상영상검사를 의뢰하거나 시행할 최종사용자로 예상되는 유관 외부 전문학회에서 추천받은 임상전문가들로 구성하여, 핵심질문 및 권고문 초안에 대한 검토와 전문가 패널조사에 참여하였다.(그림 1)
* 기존 진료지침을 근거원으로 하여 권고를 개발하는 방법
그림 1. 위원회 구성도
❚ 연구결과
개발위원회는 영상의학 분야에 적합한 가이드라인 개발을 위해 전문가 자문 및 수용개작 방법론을 검토하여 총 8단계의 개발 과정을 확정하고, 이에 따른 매뉴얼을 작성하여 실무위원회 대상으로 배포 및 방법론 교육에 활용하였다. 최종적으로 10개 분과에서 선정한 25개 핵심질문에 대해 조건부 권고문을 포함한 53개 권고문이 도출되었다.(그림 2)
그림 2. 근거기반 임상영상 가이드라인 개발 방법 흐름도
표 2. 방사선량의 상대적 수준과 예시
|
Symbol |
방사선량의 상대적 수준 (Relative Radiation Level, RRL) |
예시 |
|
0 |
0 |
초음파 검사, MRI |
|
|
< 1 mSv |
Chest PA, Plain radiography, Mammography |
|
|
1~5 mSv |
IVU, UGIS, Low dose chest CT, Brain CT, Brain CTA |
|
|
>5 ~10 mSv |
Routine Chest CT, Abdominal CT, Coronary CT |
|
|
> 10 mSv |
3 Phase dynamic CT (abdomen) |
MRI, Magnetic Resonance Imaging; IVU, intravenous urography; UGIS, upper gastrointestinal series; CT, Computed(Computer) Tomography; CTA, Computed Tomography Angiography
표 3. 한국 임상영상 가이드라인의 권고등급 체계
|
Grading |
내용 |
의미 |
|
A |
시행하는 것을 권고함 |
해당 중재(검사)는 원하는 효과에 대한 충분한 근거가 있어 시행할 것을 권고함 |
|
B |
(조건부) 시행하는 것을 권고함 |
해당 중재(검사)의 원하는 효과에 대한 근거는 중등도와 충분한 사이임. 중재(검사)를 선택적으로 제공하거나, 전문가 판단에 따라 특정개인에게 시행할 것을 권고함 |
|
C |
시행하지 않는 것을 권고함 |
해당 중재(검사)의 원하지 않는 효과에 대한 충분한 근거가 있어, 시행하는 것을 권고하지 않음(시행하지 않는 것을 권고함) |
|
I |
권고 없음 (no recommendation) |
해당중재(검사)의 효과가 있다거나 없다는 것에 대한 근거는 불충분하고, 효과에 대한 추가적인 연구가 필요함. 해당중재(검사)의 효과에 대한 확신도가 매우 낮아 권고등급결정자체가 의미없다고 판단되는 경우 |
예를 들어, 평소 신장에 문제가 없던 성인이 혈뇨 증상으로 병원을 찾아 비뇨기계 종양 진단검사를 실시할 경우, 가이드라인에 따르면 초음파 검사보다 CT검사가 더 적절하다고 제안한다.(권고등급 A, 근거수준 I)
그림 3. 비뇨 분과 핵심질문에 대한 권고문(한국형 근거기반 임상영상 가이드라인 발췌)
❚ 결론 및 정책적 제언
본 연구에서는 임상영상 가이드라인 개발 및 적용을 통해 궁극적으로 “정당화 원칙”을 이행하여 불필요한 방사선 노출로부터 환자를 보호하고 한정된 보건의료자원을 효율적으로 사용하는 데 기여하고자 하였다.
실무위원회는 과학적인 근거를 체계적으로 검토하여 권고를 도출하였고 개발과정에서는 유관 임상학회의 의견을 수렴하였다. 다학제적 접근 방식을 통해 임상현장 내 활용도가 높은 가이드라인을 개발하였고, 임상영상 가이드라인은 매년 지속적인 개정 및 권고 추가 개발이 진행될 예정이다.
또한, 학술대회 발표 및 다양한 홍보활동으로 실제 의료 현장에서 의료진의 의사결정을 지원하도록 확산할 것이며, 나아가 국제원자력기구(IAEA)에서 발간 예정인 임상영상 가이드라인에 대한 간행물에 한국의 수용개작 사례를 반영하여 국제적으로 확산하고자 한다.
후속활동으로 본 연구의 궁극적인 목적인 “정당화 원칙” 이행의 현실화를 위하여 적용성 평가 및 모니터링 등 임상현장에서의 활용도를 높이기 위한 노력이 필요할 것이다.
'연구수첩 > 보건의료근거연구' 카테고리의 다른 글
| [알기 쉬운 NECA 연구][영상] 근거기반 보건의료 바로알기 (0) | 2017.03.07 |
|---|---|
| [Vol.44 17년 제1호] 알기 쉬운 국민건강임상연구 -국민건강임상연구사업(NHCR) 개요 및 2차년도 사업 소개 (0) | 2017.02.27 |
| [카드뉴스] 만성 B형간염 똑똑하게 극복하기! (0) | 2017.01.17 |
| [Vol.43 12월호] 이달의 NECA연구 :: 치아 우식증에서 사용하는 아말감의 국내 사용현황과 안전성 (0) | 2016.12.28 |
| [Vol.42 11월호] 이달의 NECA연구 :: 자료연계 가능성 검토를 위한 의료기술 평가 연구 (0) | 2016.11.28 |